Grundlagen zu spinalen meningealen Zysten
Fortführung
4. Therapie & Outcome
Therapie
Nach Pia (1959) ist die Indikationsstellung eines operativen Vorgehens davon abhängig, ob die Symptome nur auf die Wurzelscheidenerweiterung, bei multiplen auf eine oder mehrere zu beziehen ist und eine Übereinstimmung zwischen radikulärem Syndrom und diagnostischer Bildgebung besteht. Entweder handelt es sich um große Erweiterungen mit mechanischer Wurzelkompression oder um sekundäre Wurzelschädigungen.
Eine Totalexstirpation von Hüllen und Wurzeln ist dann angezeigt, wenn sie makroskopisch verändert sind. Sonst ist eine Eröffnung der Scheiden ausreichend. Bei multiplen Zysten werden nur die eindeutig Symptom hervorrufenden Zysten angegangen.
Chirurgische Maßnahmen spielen für Tarlov Edward et al. (in Kaufman 1998) nur dann eine Rolle, wenn symptomatische Zysten nicht mit dem Subarachnoidalraum kommunizieren und eine Nervenkompression oder Rückenmarkskompression auslösen oder lokalen Druck ausüben oder Nervenwurzeln in die Zyste eingeschlossen werden.
Auch Tarlov Isador hat chirurgische Maßnahmen nur in den seltensten Fällen, in denen eine schrittweise Verschlechterung der Symptome oder klinische Zeichen eindeutig mit der Zyste im Zusammenhang standen, empfohlen und hat weniger als ein dutzend Menschen mit symptomatischen Tarlov Zysten chirurgisch behandelt.
Um zu klären ob eine Perineuralzyste symptomatisch ist weisen Tarlov Edward et al. (in Kaufman 1998) auf die percutane CT-unterstützte Aspirationsmethode hin. Eine Aspiration kann eine Symptomverbesserung bewirken, wenn die Zyste nicht mit dem Subarachnoidalraum kommuniziert.
Bär et al. (2004) formulieren, dass eine Operationsindikation nur in seltenen Fällen besteht, in denen die radikulären Beschwerden mit den Wurzeltaschendivertikeln übereinstimmen. Eine Resektion der Divertikelwand kann unmöglich sein, wenn Nervenfasern nicht nur am Boden der Zyste verlaufen sondern sich fächerförmig der gesamten Divertikelwand entlang ausbreiten.
Professor Long (2009) ist überzeugt das einigen betroffenen Menschen mit starken Schmerzen eine Behandlung angeboten werden kann, dann wenn die Beschwerden sich auf spezifische Nervenwurzeln beziehen, die der erwarteten Lage der Zysten und/ oder einen Verlust von zugehörigen neurologischen Funktionen entsprechen.
Eine asymptomatische Zyste stellt für Professor Long keine Indikation für eine Behandlung dar. Es ist für ihn auch von Bedeutung andere Erkrankungen des Rückenmarks auszuschließen, welche ähnliche Symptome hervorrufen können wie Tarlov Zysten und viel häufiger vorkommen. Bis jetzt gibt es keine Tests, die symptomatische von asymptomatisch Zysten unterscheiden können. Wenn die Beschwerden und Auswirkungen nicht stark sind, befürwortet Professor Long ein symptomatisches Management und beurteilt die Zyste mittels MRI in Intervallen von 1-2 Jahren auch in der Hoffnung das dann mehr Wissen über die Zysten vorhanden ist.
Er nennt zwei Arten der Behandlung symptomatischer Zysten:
- erstens bei Zysten mit einer engen Halsöffnung zum Arachnoidalraum die Aspiration der Zyste mit Fett- oder Fibrininjektionen, mit dem Ziel die Kommunikation zu verschließen oder
- zweitens bei Zysten mit weiten Halsöffnungen das gleiche mittels chirurgischer Intervention zu erreichen.
In der Fragebogenstudie der Tarlov Cyst Association von Oktober 2003 bis März 2008 konnte Wong et al. (2008) die Daten von 175 betroffenen Menschen mit symptomatischen Tarlov Zysten mit Operation/Aspiration und von 2231 Betroffenen ohne Operation/Aspiration auswerten. 111 Personen fanden sich in der Kontrollgruppe ein.
32% der Betroffenen in der Operationsgruppe hatten eine Aspiration/Fibrinverklebende Injektion. Davon fühlten sich 36% besser nach einem Jahr, 52% schlechter.
Im Vergleich dazu fühlten sich die chirurgisch behandelten Personen in der Operationsgruppe zu 27% besser nach einem Jahr und zu 52% schlechter.
Bei perinealen Schmerzen und Blasenstörungen sollten behandelnde Ärzte an evtl. symptomatische Tarlov Zysten denken. Die dürftigen Resultate von 30% Verbesserung nach Fibrinverklebenden Injektionen und 27% nach Operation ist nicht übereinstimmend mit der publizierten Literatur, wo eine typische Verbesserung von 70-80% angegeben werden. Symptomatische Tarlov Zysten können die Ursache von erheblichen Beeinträchtigungen sein. Eine Schmerzmedikation ist unerlässlich und erforderlich in der Behandlung von Tarlov Zysten.
Um Verbesserungen in ihrer Symptomatik zu erreichen, benannten die Studienteilnehmer der Operationsgruppe folgende konservativen Behandlungen:
Hinlegen in 59%, Neurontin/Gabapentin Medikamenteneinnahme in 49%, Wärmeanwendungen in 46%, kurzwirkenden Analgetika in 45%, Massage in 40%, Tensanwendung in 38%.
In der Nichtoperiertengruppe wurden zur Symptomatikreduzierung Langzeit Analgetika in 63%, Wärmeanwendungen in 53 %, Hinlegen in 50%, Kurzzeitwirkende Analgetika in 50%, Massage in 47% benannt.
Eine Schmerzsteigerung wurde in beiden Gruppen mit 67% durch eine 15 min Gehstrecke angegeben. Auch das Sitzen von 30 Minuten wurde mit 76% in der Nichtoperiertengruppe und mit 80% in der Operiertengruppe angegeben. (Weitere Daten finden Sie in der Rubrik Survey unter Wong.)
Nach Maitrot et al. (2005) sind die chirurgischen Ziele einer Tarlov Zysten Behandlung 1.den Druck innerhalb der Zyste zu verringern
2.das Volumen der Zyste zu reduzieren
3.die Kompression oder Ausdehnung auf benachbarte Wurzeln zu reduzieren.
Als technische Herausforderung und Überraschung während der Operation stellt sich für die Autoren das Reißen der Zystenwand während einer Laminektomie dar, eine unterschiedliche Hydrodynamik bei multiplen Zysten, das umgebende Nervenwurzeln von der Zyste eingeschlossen sind und die Kommunikation mit dem Subarachnoidalraum nicht lokalisiert werden kann. Wenn die Zyste frei von Nervenfasern ist, kann der Nacken und die Kommunikation verschlossen werden und Gewebeverkleber und Fett an alle freien Stellen aufgefüllt werden, um eine Re-Füllung zu vermeiden.
Als Behandlungsentscheidungshilfe nennen die Autoren, ob die Zysten eine Ventilfunktion haben oder nicht, in der Liquor in die Zyste hineinfließen kann, aber nicht frei hinaus und zweitens, ob die Symptome durch Streckung oder Verletzungen der Nervenfasern/ wurzeln innerhalb oder überhalb der Zyste ausgelöst werden oder durch Kompression anderer Nervenwurzeln.
Maitrot et al. (2005) geben anhand der veröffentlichten Literatur zur Tarlov Zysten Thematik und ihrer eigenen Fälle an, das von insgesamt 162 Personen 110 Personen invasive Behandlungen hatten: 41% Fenestration/ Imbrication, 45% Exzision, 2% Dekompression/Laminektomie, 3% Zysten-Peritoneal Shunt zu 3%, Zysten-Subarachnoidal Shunt zu 0.6%, Perkutane Punktion (Cortison/Fibrin-Gewebeverkleber) in 2%.
Anhand ihrer eigenen 56 behandelten Menschen mit symptomatischen Tarlov Zysten geben Maitrot et al. (2005) folgende Daten an:
33 Frauen wurden chirurgisch behandelt, 8 nicht -chirurgisch und von 15 Männer wurden 11 chirurgisch und 4 nicht- chirurgisch behandelt.
11 Patienten wurden mit Medikamenten, Cortison, Fibrin- Gewebeverkleber behandelt, 1 Patient bleib ohne Behandlung.
Von den 44 Patienten wurden bei 39 Personen als chirurgische Maßnahme eine Reduktion der Zyste (der Zystenwände und Fetteinlage) durchgeführt, bei 4 Personen die Entfernung der Zyste durchgeführt , bei 4 Personen erfolgte eine Zysten-Peritoneal Shunteinlage. 3 Personen hatten zwei Operationen.
Chirurgische Behandlungsmaßnahmen halten die Autoren als positiv zur Reduzierung sakraler und radikulärer Schmerzen und motorische Defizite. Aber als negativ für die Schließmuskeldysfunktion.
Eine Zystenpunktion und Fibrin-Gewebeverklebende Injektion erfolgt unter CT- Bedingungen. Der Gewebeverkleber wird innerhalb eines Monats bis zu 6 Wochen normalerweise resorbiert. Dazwischen wird beobachtet, wie sich die Schmerzsituation verändert. Manchmal erfolgt eine lange beschwerdefreie Zeit und eine zweite Injektion erfolgt einige Jahre später.
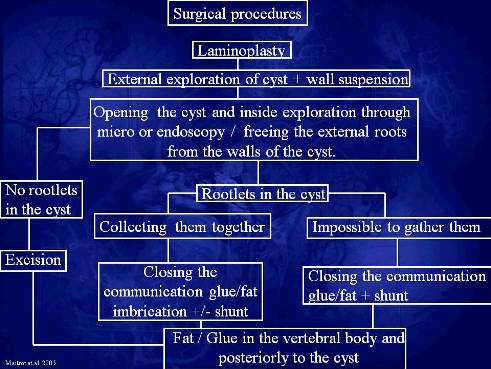
Bildhinweis aus Maitrot, Daniel; Arantes, Aluizio (2005): Spinal nerve root Cysts. First Franco German NeuroCongress. Powerpoint Präsentation. Morning Seminar. 9.5.2005. Strasbourg, France. (eigene Literatursammlung).
Dr. Feigenbaum, Frank et al. (2010) halten in ihrer Onlineübersicht über Tarlov Zysten fest, dass die meisten Tarlov Zysten asymptomatisch sind und keiner Behandlung bedürfen. Wenn Symptome auftreten, sollten betroffene Menschen mit ihren Ärzten die beste Behandlungsmöglichkeit herausfiltern und benennen:
-Kortikosteroid-Injektionen oder andere Medikamenten-Injektionen zur Schmerzlinderung
-Verschreibungspflichtige Medikamente, wie z. B. Schmerz Medikamente,
-Epilepsie/Anfallsmedikamente oder Antidepressiva (die beide verwendet werden können zur Behandlung von Schmerzen)
-Lidoderm-Schmerzpflaster (Neurodolpflaster- sind in Deutschland nicht zugelassen, in der Schweiz zugelassen) auf den Sakralbereich, um eine vorübergehende Linderung der Schmerzen und Beschwerden zu erreichen
-Aspiration der Zyste mittels Nadel, um festzustellen, ob die Symptome sich verringern
-Transkutane elektrische Nervenstimulation (TENS) zur Schmerzlinderung
-In seltenen Fällen eine Operation, wenn die Symptome sehr heftig sind und die Zyste zu Veränderungen in den Knochen des Sakrums führt. Chirurgie mit Entfernung von einer dünnen Schicht von Knochen und der Zyste.
Es gibt keine Leitlinien um das Risiko einer Tarlov Zysten Bildung zu verhindern.
Wenn Sie eine Tarlov Zyste haben die keine Schmerzen verursacht, ist die Vermeidung von Verletzungen oder schweren Hebens angebracht, um einem Entwickeln von etwaigen Schmerzen entgegenzuwirken.
Outcome
Tarlov Edward et al. (in Kaufman 1998) halten fest das nach erfolgter Zystenaspiration sich in den meisten Fällen die Zyste wieder füllt und dies teils innerhalb kürzester Zeit. Paulsen et al. (1994) berichteten über eine Symptomverbesserung von 3 Wochen bis zu 6 Monaten bei fünf Patienten. Chirurgische Maßnahmen können signifikante Verbesserungen der neurologischen Beschwerden erreichen. Tarlov Edward et al. (in Kaufman 1998) halten fest, dass auch dann wenn die Zyste mit den Beschwerden korreliert dies nicht bedeutet das nach chirurgischer Maßnahmen sich auch die Schmerzsymptomatik verbessern muss.
Professor Long gibt an von etwa 300 Patienten mit symptomatischen Tarlov Zysten 180 mit Aspiration und 70+ chirurgisch behandelt zu haben.
Das Outcome nach zwei Jahren wird nach einer Aspirationsbehandlung in 65% mit geheilt und besser angeben, 20% fühlen sich irgendwie besser aber nicht zufrieden mit dem Ergebnis und in 15% war die Behandlung nicht erfolgreich.
Als Komplikationen werden hier angegeben: eine zu schnelle Re-Füllung der Zyste (3), allergische Reaktionen (1), Verschlechterung (1), Steigerung der Schmerzintensität (4), Blutpatch (2), Infektionen werden von anderen Einrichtungen berichtet nach Aspiration.
Das Outcome nach chirurgischer Lösung wird bei 75% der behandelten Patienten mit Beschwerdereduktion angegeben und nur bei 5% als erfolglos eingestuft. 20% die eine Verbesserung erreicht haben sind nicht mit dem erreichten Ergebnis zufrieden. Als häufigste Komplikation wird in 9% das Liquorleck benannt, welches häufiger bei Patienten mit verwandten Bindegewebssyndromen auftritt. Meningitis (1), Superinfektion (1).
In der Fragebogenstudie der Tarlov Cyst Association von Oktober 2003 bis März 2008 in Zusammenarbeit mit Wong et al. (2008) gaben betroffene Menschen mit Tarlov Zysten ihren körperlichen Zustand nach einer ersten Tarlov Zysten Operation an. Im Vergleich mit ihrem Prä - Operationszustand fühlten sich 107 Personen nach 3 Monaten post-operativ zu 40% besser, zu 24% keine Veränderung, zu 36% schlechter. Nach 6 Monaten post-operativ gaben 81 Personen an zu 33% besser zu sein, zu 20% keine Veränderung zu verspüren und zu 47% schlechter zu sein. Nach einem Jahr postoperativ gaben 70Personen an sich zu 27% besser zu fühlen, zu 21 % keine Veränderungen zu verspüren und zu 52% schlechter zu sein.
Der körperliche Zustand und die Symptomatik nach der ersten Fibrin-Gewebeverklebenden Injektion wird nach 3 Monaten von 32 Personen mit 28% besser, 38% keine Veränderung, 34% schlechter angegeben. Nach 6 Monaten geben 22 Personen mit 22% eine Verbesserung, 27% keine Veränderung, 51% eine Verschlechterung an. Nach einem Jahr geben 17 Personen mit 36% eine Verbesserung, 12 % keine Veränderung und 52% eine Verschlechterung an.
Maitrot et al. (2005) geben das Outcome von 11 (+1 Patient ohne Behandlung) konservativ behandelten Patienten folgendermaßen an:
nach 6 Monaten gab 1 Person mit Benzodiazepinen und nicht- steroidalen Medikamenten eine nahezu erreichte Beschwerdefreiheit an, 4 Personen eine Symptomverbesserung und 7 Personen keinen Unterschied an. Nach einem Jahr gab 1 Person eine nahezu erreichte Beschwerdefreiheit an und 2 Personen eine Symptomverbesserung an.
In der Operiertengruppe mit 44 Personen lag unter 6 Monaten bei 50% eine nahezu erreichte Beschwerdefreiheit vor, 20% gaben eine Symptomverbesserung an, 23% verspürten keine Veränderung und 7% gaben eine Symptomverschlechterung an. Nach über einem Jahr gaben 41% der Operiertengruppe mit 41% eine nahezu erreichte Beschwerdefreiheit an, 27% eine Symptomverbesserung, 23% keine Veränderung und 9% eine Symptomverschlechterung an.
Von den 4 Personen der Zystenresektion gaben nach kurzer Evaluationszeit 3 Personen eine nahezu erreichte Beschwerdefreiheit an, 1 Person eine Symptomverbesserung und in der Langzeitevaluation war das Verhältnis geradezu umgekehrt mit 1 Person nahezu erreichter Beschwerdefreiheit und 3 Personen Symptomverbesserung.
Bei den 39 Personen, wo die Zyste nicht vollständig entfernt werden konnte, gaben nach Kurzzeitevaluation 45% eine nahezu erreichte Beschwerdefreiheit an, 28% eine Symptomverbesserung, 20% keine Veränderung und 7 % eine Verschlechterung an. In der Langzeitevaluation gaben 40% eine nahezu erreichte Beschwerdefreiheit an, 30% eine Symptomverbesserung, 22% keine Veränderung und 8% eine Verschlechterung an.
Von den 4 Personen mit Shunteinlage gaben in der Kurzzeitevaluation 3 Personen eine nahezu erreichte Beschwerdefreiheit an und 1 Person eine Verschlechterung. In der Langzeitevaluation waren alle 4 Personen nahezu beschwerdefrei.
Als Komplikationen werden bei 44 Patienten Fettnekrosen/Infektionen mit 2% genannt, postop Meningocelenbildung mit 2%, Sakrale Anästhesie mit 9%, Sphinkterdysfunktion mit 7%, kein Liquorleck, Zystenneubildung in 4%.
Literatur
Aus Platzgründen finden Sie die Literaturnachweise der Rubriken 1-4 mit allen Hyperlinks in der sich anschließenden Rubrik 1-4 Literatur". Danke.
Bär Andrea; Brühlmann Pius; Benini Arnaldo (2004): Sacrale Wurzeltaschendivertikel
Rheuma Nachrichten 12 Jahrgang Nr. 34.
Feigenbaum Frank et al. Webseite des Privaten Research Medical Center Kansas City, MO. & Tarlov Cyst Research Institute (Last Reviewed: 2011 Robert E. Leach): Tarlov Cyst (Perineural Cyst; Sacral Nerve Root Cyst)
Link zu http://researchmedicalcenter.com/healthcare-services/brain-nervous-system/service_detail.dot?id=d6c073c3-b082-455a-9ca0-c41a271169c5
Link zu http://researchmedicalcenter.com/your-health/condition_detail.dot?id=498335&crumbTitle=Tarlov%20Cyst
Kaufman Howard H. (1998): Cerebrospinal Fluid Collections. Kapitel 10. Tarlov Edward C.; Geyer Carl: Intraspinal cerebrospinal Fluid Cysts. Seite 167- 175.; Kapitel 12. Goodman Julius M. Spontaneous Intracranial Hypotension: A potential Complication of Meningeal Diverticula or cysts. Seite 183 186. Georg Thieme Verlag KG.
Long Donlin (2009): Symptomatic Tarlov Cysts. Departement of Neurosurgery. Johns Hopkins Hospital. Schriftliche fünfseitige Abhandlung über Tarlov Zysten vom 20.02.2009 an Welsh Karen, Moderator der USA-orientierten Selbsthilfegruppe. (eigene Literatursammlung)
Link zu http://donlinlong.com/2/procedures/tarlovpatients/
Maitrot Daniel; Arantes Aluizio (2005): Spinal nerve root Cysts. First Franco German NeuroCongress. Powerpoint Präsentation. Morning Seminar. 9.5.2005. Strasbourg, France. (eigene Literatursammlung).
Maitrot Daniel (2007): tarlovs cysts. Chef du Service de Neurochirurgie CHU/Université Louis Pasteur Strasbourg. Schriftliche zweiseitige Zusammenstellung von Symptomen und Diagnostik vom 02.01.2007 an Goze-Weber Claudine, Moderator der europäisch- orientierten Selbsthilfegruppe. (eigene Literatursammlung)
Paulsen R.D.; Call G.A.; Murtagh F.R. (1994): Prevalence and percutaneus of cysts of sacral nerve root sheath (Tarlov cysts). AJNR Am J Neuroradiol. Feb. Vol.15. Nr.2. Seite: 293-297.
Pia Hans Werner (1959): Erweiterungen der Wurzelscheiden im Lumbosacralbereich. Langenbeck's Archives of Surgery. Vol. 293. Nr. 1. Verlag Springer Berlin / Heidelberg.
Wong Roland C.; Manno Michael (2008): An International Internet Survey of Individuals with Tarlov Cyst Disease. Congress of Neurological Surgeons. Orlando. Florida. September 20-25. 2008.
Link zu http://2008.cns.org/PosterViewer.aspx?id=2435
Bildhinweis aus Maitrot, Daniel; Arantes, Aluizio (2005): Spinal nerve root Cysts. First Franco German NeuroCongress. Powerpoint Präsentation. Morning Seminar. 9.5.2005. Strasbourg, France. (eigene Literatursammlung).
vorgenommene Webseitenänderung:
Link und Inhalt Überprüfung am 28.09.2011